האם מתן שתן בגברים יכול להיות בכל גיל?
בהחלט, אבל לרוב נובע מסיבות שונות. בגיל הצעיר קושי במתן שתן קשור פעמים רבות בסיבות תרופתיות (למשל תרופות נוגדות דיכאון או סמים שונים), או, בסיבות הקשורות לחוסר הרפיית רצפת השתן (מתח נפשי למשל) או מסיבות נוירולוגיות (למשל מחלת MS) ,מסיבות מבניות כגון הצרות בצינורית השתן (למשל בעקבות חבלה מאופניים) ומסיבות פונקציונאליות כגון חוסר הרפיית צוואר כיס השתן.
בגיל המבוגר לרוב קושי במתן שתן נובע מהגדלה של הערמונית או מהחלשות של כיס השתן (למשל בסוכרת) או משילוב של שניהם.
- קושי במתן שתן בגברים - בשורה התחתונה:
- קושי במתן שתן בגברים יכול להופיע בכל גיל, אך הסיבות לכך משתנות בין גברים צעירים למבוגרים.
- התופעה לא מתבטאת רק בזרם חלש, אלא גם בדחיפות, טפטוף, תחושת חוסר התרוקנות והמתנה ממושכת לתחילת השתן.
- ערמונית מוגדלת היא גורם שכיח, אך לא היחיד, ולעיתים המקור בכלל קשור לשלפוחית, לסוכרת, לתרופות או למבנה האזור.
- יש תרופות נפוצות שעלולות להחמיר קושי במתן שתן ולכן חשוב לבדוק גם את הרקע התרופתי.
- לפני שחושבים על טיפול נכון, חשוב לבצע בירור מסודר כדי להבין מה באמת גורם לבעיה.
שאלות נפוצות על קושי במתן שתן בגברים:
כיצד מתאפיין קושי במתן שתן?
לרוב מופיעה ירידה בזרם, דחיפות ודחיפות במתן שתן, מתן שתן ממושך, תחושת חוסר התרוקנות, צורך לחזור לשירותים מספר דקות לאחר סיום מתן שתן, טפטוף סופי והמתנה ממושכת עד תחילת מתן שתן. ניתן לרות תופעות אלו ביום וגם בלילה.
מהי בדיוק הערמונית?
הערמונית היא בלוטה הממוקמת ברצפת האגן וחובקת את צינור השתן מיד עם יציאתו מכיס השתן. תפקידה לייצר את נוזל הזרע (תאי הזרע מגיעים מהאשכים) והיא מחוברת לצינור השתן בכדי שתוכל להשתמש בו גם לפליטת זרע. כאשר גבר צעיר, הערמונית זעירה בגודלה כגודל ענב.
עם הגיל ערמונית יכולה להגיע לגודל אגוז, אפרסק ואף מנגו. לאור כך שהיא חובקת את צינור השתן היא לוחצת עליו וגורמת לסימנים חסימתיים. עם הזמן כיס השתן שאמור ,כמנוע טוב, לדחוף את השתן במורד הצינור למרות הצרות הערמונית, הופך להיות קטן בנפח, חסר אלסטיות ומאבד את יציבותו בעת מילוי, כך שיכולה להופיע דחיפות עזה בתוך שניות ואז בריחת שתן במכנסיים.
מה קורה במידה והמטופל סוכרתי?
סוכרת גורמת לפגיעה באיברי מטרה כגון הרשתית, הכליות, כלי דם קטנים בגפיים ובגליה ובנוסך לכך יכולה להפוך את כיס השתן לשק נטול התכווצות. במצב זה ניתן לראות סימנים חסימתים גם בנוכחות ערמונית חוסמת חלקית.
איזה תרופות יכולות לעשות קושי במתן שתן?
ראשית יש להזהר מתרופות בהן יש פסאודואפדרין (למשל בטיפות אף, כדורי סינוס וסירופ שיעול). תרופות אלו מפעילות קולטנים אלפה אדרנרגים על הערמונית וצוואר כיס השתן ומהדקות את הלחץ על צינור השתן.
קבוצה שניה של תרופות היכולות לגרום לקושי במתן שתן הן תרופות מרפות שלפוחית אשר ניתנות ל״שלפוחית רגיזה״ (דוגמת בטמיגה, טוביאז, ספסמקס, דטרוזיטול ועוד), במקרים מסויימים הן עשויות להפחית את כח התכווצות השלפוחית מעבר לזה שנזקק להטיל שתן.
תרופות לשינה, תרופות נוגדות דיכאון ונוגדות חרדה עשויות לגרום לאצירת שתן.
מה זה צוואר כיס שתן?
לגברים מעבר לסוגר השולט על פתיחת הדרך למתן שתן ואשר נמצא מתחת לערמונית, ישנו משפך מעוצבב מעל הערמונית, הצוואר של כיס השתן, אשר יכול לשמש כמעין תת סוגר נוסף. הוא מושפע מתרופות רבות וגם ממתח וממבנה שחלקו תורשתי.
ישנם גברים צעירים שלהם צוואר כיס שתן הדוק שאינו עובר הרפיה עם מתן השתן. בעיה זו מדמה ערמונית מוגדלת.
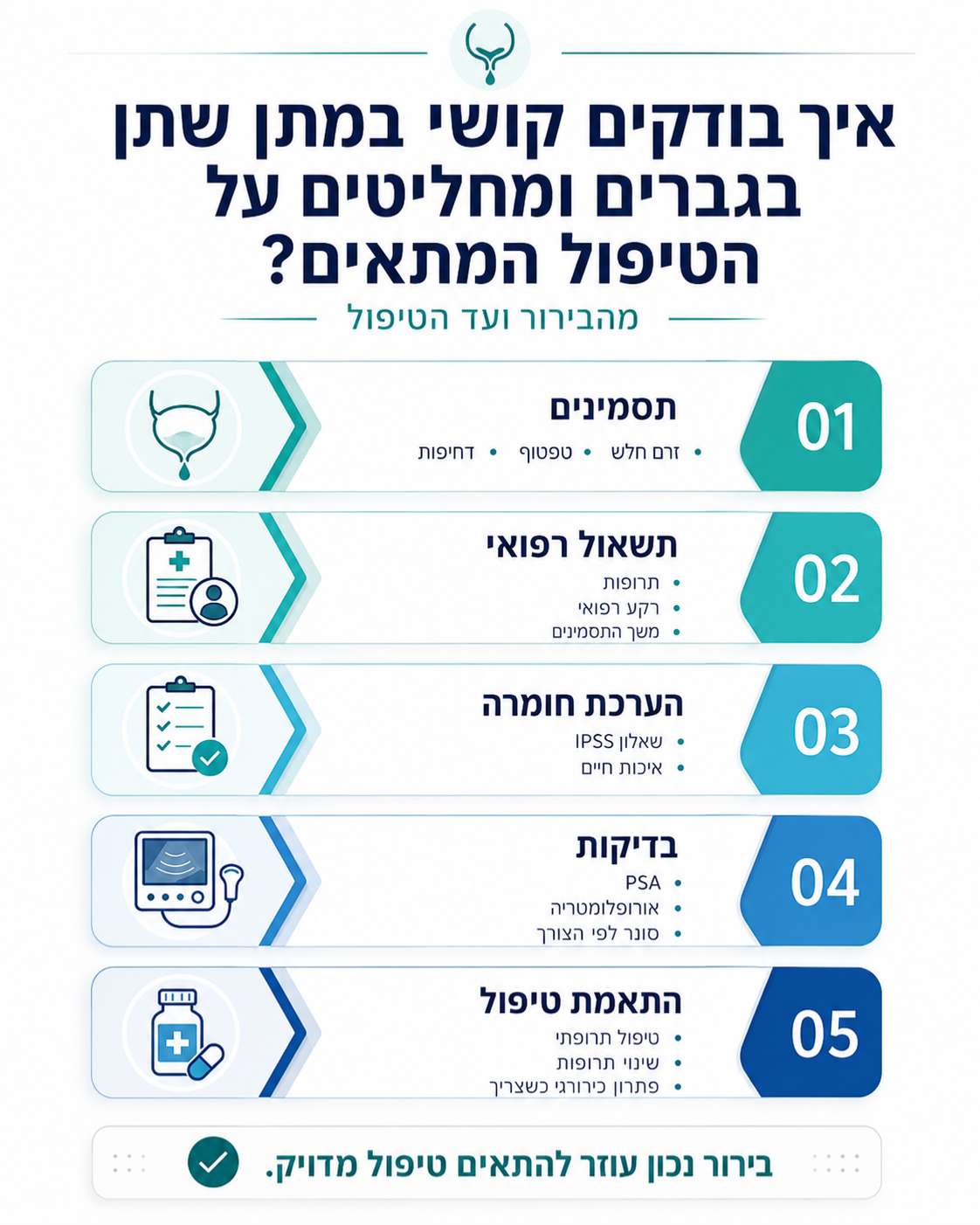
כיצד מעריכים מבוגרים להם קושי במתן שתן?
ראשית יש להתחיל בקבלת אנמנזה מסודרת לגבי סימפטומים, מתי החלו ורקת תרופתי וניתוחי.
בשלב הבא ניתן למטופל למלא שאלון IPSS שהנו שאלון בין לאומי אשר מכמת את התלונות לכדי מספר.
כדי לשלול מרכיב של סרטן הערמונית נבקש בדיקת דם ל PSA ונבצע בדיקת אורופלומטריה. בדיקה זו בודקת את זרם השתן כדי לתת תמונה אובייקטיבית על מידת החסימה.
אם התמונה מראה סימנים משמעותיים, כדאי בשלב זה להפנות את המטופל לסונר כליות ודרכי שתן כדי לקבל נתונים על גודל ערמונית, קיבולת כיס השתן ושארית שתן.
מה יהיה הטיפול הראשוני?
הטיפול יתקדם לפי האטיולוגיה כמובן. אם הבעיה תרופתית הבעיה תפטר על ידי שינוי התרופה שגרמה לבעיה. אם הבעיה קשורה לערמונית המוגדלת הטיפול יעשה על ידי מתן תרופות המשפרות את זרימת השתן בצינור למרות הערמונית החוסמת וזאת על ידי הרפיית טבעת הלחץ של הערמונית. יש לשים לב, לא מדובר בתרופות ״משתנות״ אלא בכאלו המרפות את הערמונית.
הדוגמה הבולטת ביותר לכך הן משפחת חסמי האלפה. התרופה הנפוצה ביותר ממשפחה זו היא הטמסולוסין (מוכרת גם בשם טמסולין, אומניק, פרומניקס ועוד). ייתרונה בכך שהיא פועלת בצורה סלקטיבית על הערמונית וצוואר כיס השתן ופחות מורידה לחץ דם. תופעת לוואי מוכרת שלה היא ״פליטת זרע הפוכה״ אשר קורית בשל הרפיית צוואר כיס השתן.
טיפול תרופתי אחר שייך למשפחת חומרים אשר מונעים את מעבר ההורמון טסטוסטרון לנגזרת הפעילה שלו דיהידרו טסטוסטרון. תרופות אלו הידועות בשם אבודרט, דוטסטרייד וערמוניה מקטינות את הערמונית באופן ממשי אולם במחיר הורמונלי (עשויות לגרום לירידה בליבידו ובתפקוד המיני).
תרופה אחרת שניתן להשתמש בה היא סיאליס במינון 5 מ״ג יומי. תרופה זו שפותחה לשם חיזוק התפקוד המיני, מסייעת בזרימת השתן כאשר ניטלת על בסיס יומי.
טיפול תרופתי נוסף פופולרי מאוד הוא שימוש בתמציות דקל ננסי (פרמיקסון).
ובמידה וטיפול תרופתי לא מסייע?
במקרה זה נפנה לאפיק כירורגי. מטרת הטיפולים הכירורגיים היא להסיר את האלמנט החוסם תוך השארת הערמונית על כנה.
מדוע לא להסיר את כל הערמונית עם דה וינצ׳י?
על הערמונית עוברים העצבים הקשורים לזקפה והערמונית מחוברת לסוגר השליטה על השתן. נסרה מלאה של הערמונית יכולה להשפיע על שניהם. לכן אנו משתמשים בניתוחים בהם מסירים רק את החלק הפנימי של הערמונית ומשאירים את הקליפה.
איזה דוגמאות יש לניתוחים לערמונית?
בעבר ניתוחים לערמונית היו נעשים בגישה פתוחה על ידי חתך. כיום מירב הניתוחים נעשים באמצעות כניסה לצינורית השתן וטיפול באזורים הלוחצים של הערמונית.
ניתוח קלאסי מהסוג הזה נקרא TURP, בו הכירורג נכנס עם מצלמה זעירה ואלמנט עמו ניתן להסיר מקטעים חוסמים מהערמונית. ניתוח זה הוא קלאסי ועובד בצורה יפה לערמוניות קטנות ובינוניות.
גישה מתקדמת יותר לניתוח זה הוא ניתוח לייזר CyberTM אשר בו האלמנט קצה הנו קרן לייזר מגע המאדה במגע עם הרקמה את הרקמה החוסמת. לייזר זה מאפשר אשפוז קצר יותר ולעיתים מאפשרת שימור פליטת זרע קדמית.
במידה והערמונית קטנה יחסית והמטופל מעוניין בפעולה אר תשמר בצורה מקסימלית את פליטת הזרע ניתן לבצע ניתוח REZUM בו מוזרק קיטור לבלוטה והיא מתכווצת אחורה. ישנם היום גם אפשרויות שאינן פולשניות כגון צינטור בלוטת ערמונית אשר בה נסגרים כלי הדם לערמונית והיא בשאיפה מתכווצת ובכל פותחת את המעבר.